OHEALTHPLUS VN 08/09/2016 09:28
Những người mắc bệnh hen suyễn có thể giảm nguy cơ lên cơn hen nặng bằng cách bổ sung vitamin D kết hợp cùng với các loại thuốc suyễn đang sử dụng.
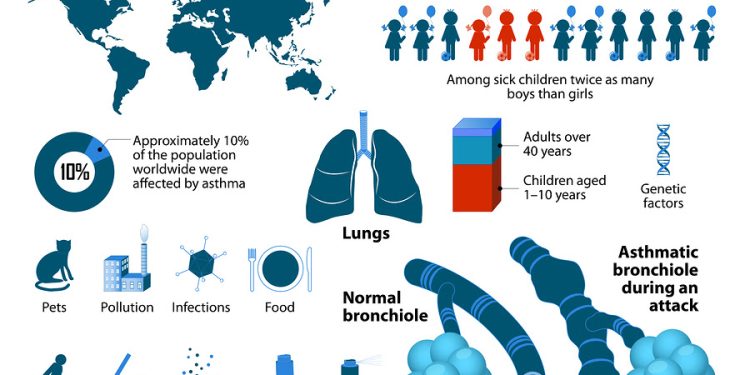
Mặc dù nguyên nhân cơ bản của bệnh hen suyễn vẫn chưa tìm thấy, các triệu chứng của bệnh hen suyễn như thở khò khè, khó thở, ho, đau ngực có thể xuất hiện do tiếp xúc với chất gây dị ứng và các chất kích thích (ví dụ phấn hoa, nấm mốc, bụi, khói…). Bệnh hen suyễn không có cách chữa khỏi, nhưng có thuốc giúp quản lý các triệu chứng và làm giảm nguy cơ lên cơn hen đe dọa tính mạng người bệnh.
Hiện các nhà nghiên cứu đề nghị bổ sung thêm vitamin D vào phác đồ điều trị cho các bệnh nhân hen. Tác giả chính, GS. Adrian Martineau, đến từ Đại học Queen Mary thuộc Vương quốc Anh và các đồng nghiệp mới đây đã công bố một nghiên cứu được họ phân tích dữ liệu trong 9 nghiên cứu, kéo dài từ 6 tới 12 tháng nhằm đánh giá việc bổ sung vitamin D ảnh hưởng ra sao đến triệu chứng hen suyễn và bệnh hen suyễn. 7 trong số 9 nghiên cứu có sự tham gia của 435 trẻ em, 2 nghiên cứu còn lại có sự tham gia của 658 người trưởng thành. Tất cả đều mắc bệnh suyễn.
Theo các tác giả, nguy cơ người bệnh nhập viện điều trị do lên cơn suyễn nghiêm trọng đã giảm từ 3 đến 6% ở nhóm sử dụng thuốc được uống bổ sung thêm vitamin D. Không có tác dụng phụ nghiêm trọng được xác định. Đặc biệt, nhóm nghiên cứu còn phát hiện thêm rằng, bổ sung vitamin D có thể làm giảm nhu cầu điều trị cơn suyễn bằng thuốc xịt steroid giúp giảm viêm đường hô hấp.
- Martineau chia sẻ với báo chí rằng kết quả rất thú vị. Tuy nhiên nghiên cứu còn có một số hạn chế quan trọng nên các kết quả cần được công bố một cách thận trọng và người bệnh không được tự ý bổ sung vitamin D. Trước hết, hầu hết các bệnh nhân tham gia nghiên cứu là người trưởng thành có mức độ suyễn từ nhẹ đến trung bình nên nghiên cứu sẽ không thể xác định việc bổ sung vitamin D có hiệu quả cho trẻ em và người lớn bị hen suyễn nặng. Thứ hai, chưa có kết quả rõ ràng về việc bổ sung vitamin D có thể giảm nguy cơ bị các cơn hen suyễn nghiêm trọng ở tất cả các bệnh nhân và kết quả này liệu sẽ chỉ xuất hiện ở những người bệnh có mức vitamin D thấp khi bắt đầu nghiên cứu hay không.
Nghiên cứu vẫn đang được tiếp tục và kết quả chi tiết sẽ có trong vài tháng tới.
Vitamin D Eases Asthma, Cochrane Review Finds
MEDSCAPE Kate Johnson September 08, 2016
LONDON, United Kingdom — The addition of vitamin D supplements to standard asthma medication can lead to fewer severe asthma attacks in patients with mild to moderate asthma, according to a new Cochrane review.
But “caution is warranted in applying this evidence to clinical practice,” write investigators, led by Adrian Martineau, PhD, from the Asthma UK Centre for Applied Research at Queen Mary University of London.
The results come from “relatively few trials, none of which has individually reported a statistically significant effect of vitamin D on risk of exacerbation requiring treatment with systemic corticosteroids as a prespecified outcome,” they caution.
The review findings were presented here at the European Respiratory Society International Congress 2016.
“Only three trials reported any participant who experienced a severe exacerbation. The other trials either didn’t look at that outcome or none of the patients in either arm experienced that outcome,” Dr Martineau told Medscape Medical News.
The review assessed nine double-blind, placebo-controlled trials that involved 435 children and 658 adults with predominantly mild to moderate asthma.
Oral Vitamin D₃ Supplements
Oral vitamin D₃ (cholecalciferol) supplementation was given for 4 to 12 months, and dosing varied from 500 to 1200 IU/day, to weekly, monthly, or twice-monthly dosing, sometimes with boluses.
Overall, supplementation was associated with a significant reduction in the rate of asthma exacerbations treated with systemic corticosteroids (rate ratio, 0.63), meaning the average number of annual attacks decreased from 0.44 to 0.22 per person. However, this finding was based primarily on data from adults and should not be generalized to pediatric populations, Dr Martineau pointed out.
Supplementation also decreased the risk for exacerbations requiring hospitalization or a visit to the emergency department from six to around three per 100 patients (odds ratio, 0.39).
But vitamin D had little or no effect on lung function or on the day-to-day symptoms of asthma, and did not increase the risk for serious adverse events.
“What we don’t know is whether the benefits of vitamin D were restricted just to patients who were vitamin D–deficient or whether they were experienced by everybody, irrespective of their baseline status,” Dr Martineau explained.
Subgroup analyses are being conducted to answer that question.
For adults who have persistent exacerbations, measuring vitamin D levels would also be justified.
According to the review, it is estimated that about 1 billion people around the world have vitamin D levels below 75 nmol/L, which is generally considered insufficient; levels below 50 nmol/L are considered deficient.
In a large proportion of study participants, levels of vitamin D were deficient or insufficient. Mean/median baseline serum 25-hydroxyvitamin D concentrations ranged from 48 to 89 nmol/L. In a small minority of participants, levels were below 25 nmol/L, which is considered to be profoundly deficient.
“In the context of other vitamin D studies done by us and others, the benefits of supplementation tend to be stronger in those with lower levels,” said Dr Martineau. “Our hypothesis is that we will see more marked effects in people with lower levels.”
Vitamin D has an anti-inflammatory effect on the lungs and induces innate antimicrobial mechanisms, he explained.
“The data are very good for adults, but there is no evidence in this Cochrane review that vitamin D has this effect on children,” said Fernando Martinez, MD, director of the Arizona Respiratory Center at the University of Arizona in Tucson.
“I suspect that it does, but it should be looked at separately so that we’re basing our recommendations on data,” he told Medscape Medical News.
“I think the association is there. At this point, it would be perfectly legitimate for general practitioners, pediatricians, and even pulmonologists who are following people with asthma to put them all on 500 to 1000 units of vitamin D a day,” he added.
“For adults who have persistent exacerbations, measuring vitamin D levels would also be justified, and if they have low levels, you could give them even more,” said Dr Martinez.
“In children, since to measure it you have to poke the child, I would suggest that we wait for more data. I’m quite convinced it’s going to be that way, but I’m not willing to suggest a specific test for children without having data. Still, supplementation without testing is fine.”
European Respiratory Society (ERS) International Congress 2016:
Abstract PA4112. Presented September 6, 2016.